Содержание
Определение болезни. Причины заболевания
Виды инфаркта миокарда
Факторы риска
Модифицируемые
Немодифицируемые
Симптомы
Боль
«Безболевой» инфаркт миокарда
Первая помощь при инфаркте миокарда
Патогенез инфаркта миокарда
Классификация и стадии развития инфаркта миокарда
Осложнения инфаркта миокарда
Диагностика инфаркта миокарда
Лечение инфаркта миокарда
Стентирование
Ангиопластика
Шунтирование
Реабилитация
Прогноз. Профилактика
Источники
Определение болезни. Причины заболевания
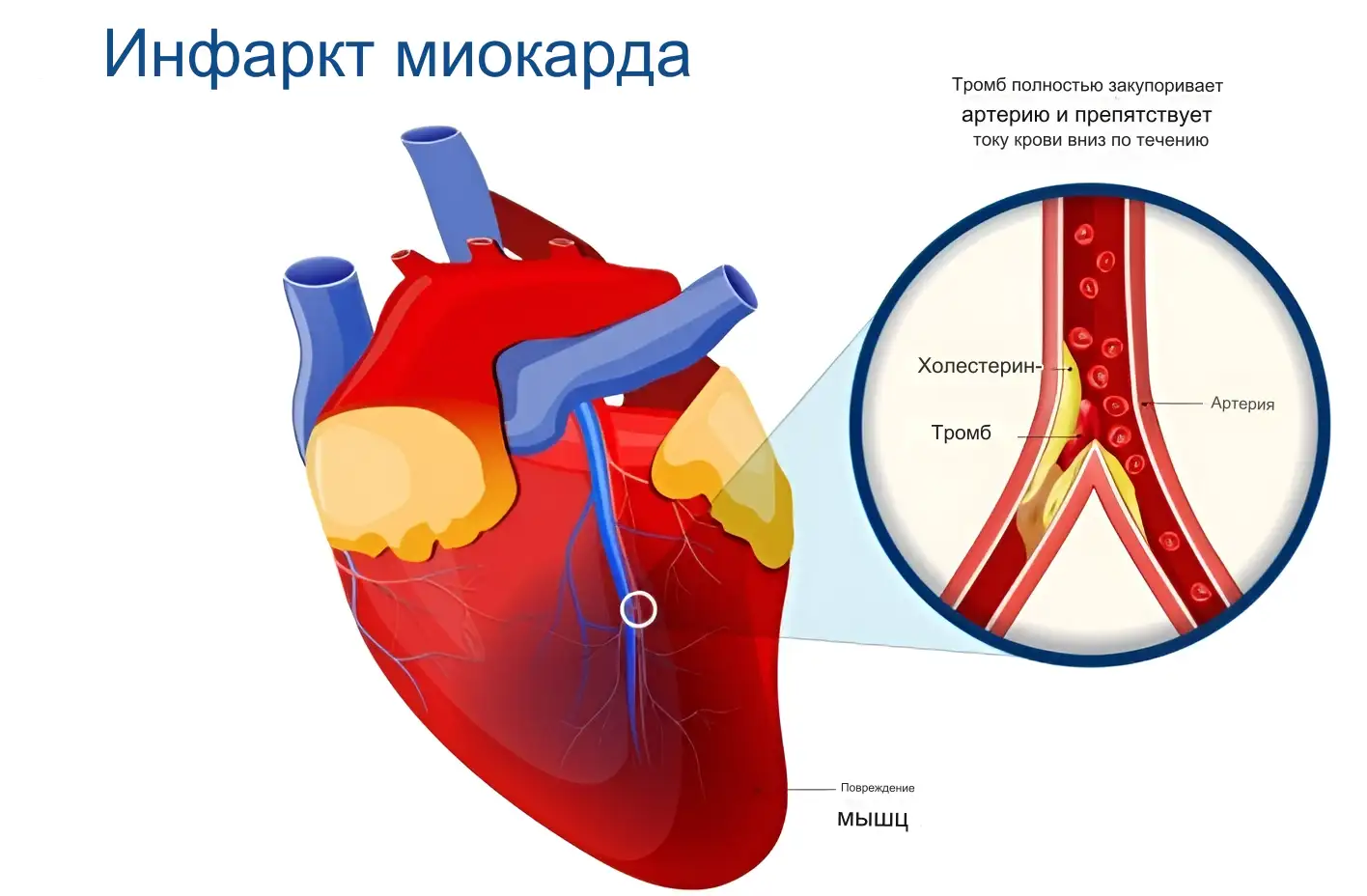
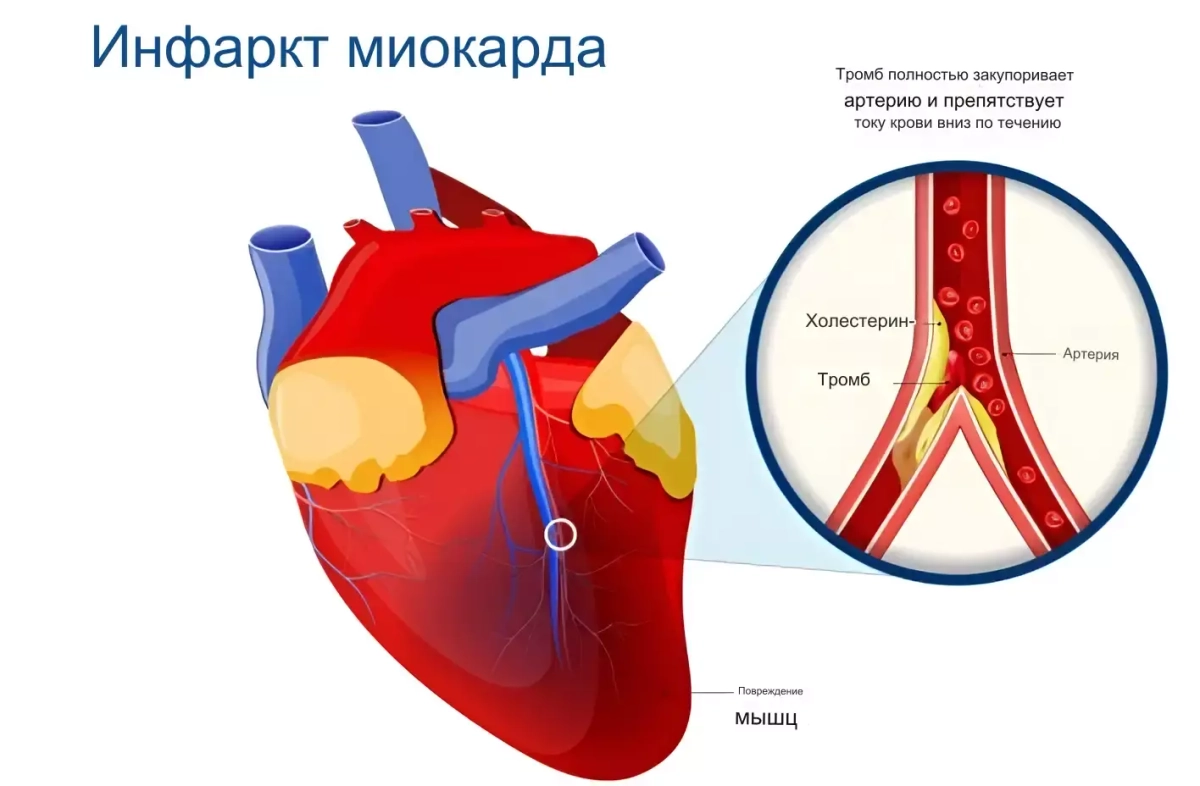
Инфаркт миокарда (ИМ) - это состояние, при котором часть сердечной мышцы (миокарда) перестает получать достаточное количество кислорода из-за недостаточного кровоснабжения артерий сердца. Основной причиной инфаркта миокарда является блокировка артерии, обычно вызванная образованием тромба в уже суженном сосуде. Это может произойти из-за атеросклероза (накопления жировых отложений на стенках артерий), тромбоза (образования тромба) или спазма артерии.
Виды инфаркта миокарда
Инфаркт миокарда может классифицироваться по различным критериям, включая место и тяжесть повреждения сердечной мышцы. Вот основные виды инфаркта миокарда:
- Трансмуральный инфаркт: Этот тип инфаркта характеризуется тем, что повреждение проникает через всю толщину стенки сердца от эндокарда до эпикарда (внутреннего до внешнего слоя). Трансмуральный инфаркт обычно связан с полной блокадой артерии.
- Субэпикардиальный инфаркт: Повреждение ограничивается внешнему слою сердечной стенки (эпикарду) или частично проникает в серединный слой. Этот тип инфаркта может быть связан с неполной блокадой артерии.
- Инфаркт передней стенки миокарда: Когда инфаркт затрагивает переднюю стенку сердца, это может привести к нарушению кровоснабжения передней части сердца и часто связано с блокировкой передних коронарных артерий.
- Инфаркт задней стенки миокарда: Этот вид инфаркта влияет на заднюю стенку сердца и может быть вызван блокировкой задних коронарных артерий.
- Инфаркт миокарда с подъёмом сегмента ST (STEMI) и без подъёма сегмента ST (NSTEMI): Это классификация основана на электрокардиографических (ЭКГ) признаках. STEMI характеризуется подъемом сегмента ST на ЭКГ, что указывает на полное блокирование артерии. NSTEMI происходит, когда артерия блокируется частично или временно.
Это основные виды инфаркта миокарда, и каждый из них имеет свои особенности, связанные с локализацией и степенью повреждения сердечной мышцы.
Факторы риска
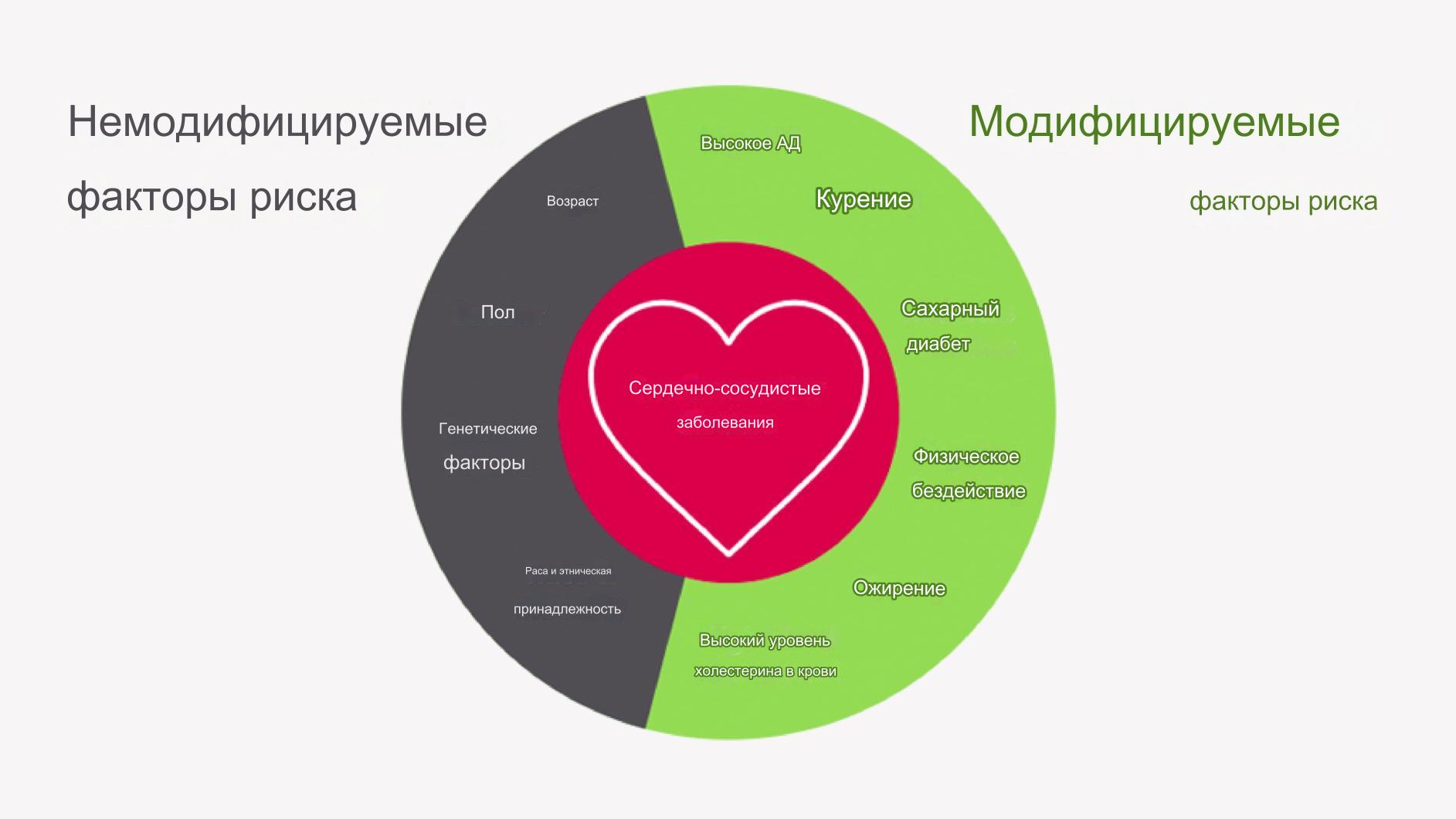
Факторы риска — это условия или обстоятельства, которые могут увеличить вероятность развития инфаркта миокарда и других сердечно-сосудистых заболеваний
Модифицируемые
- Курение: Никотин и другие токсичные вещества в табачном дыме могут вызвать сужение артерий и повысить риск тромбоза.
- Образ жизни: Малоподвижный образ жизни может привести к ожирению, артериальной гипертензии и дислипидемии.
- Неправильное питание: Переизбыток насыщенных жиров и простых углеводов в питании может способствовать развитию атеросклероза.
- Избыточный вес или ожирение: Избыточный вес может увеличить нагрузку на сердце и способствовать развитию артериальной гипертензии и дислипидемии.
- Артериальная гипертензия: Повышенное артериальное давление увеличивает нагрузку на сердце и повышает риск развития атеросклероза.
- Высокий уровень холестерина в крови: Повышенный уровень холестерина может привести к образованию жировых отложений в артериях.
- Сахарный диабет: Высокий уровень сахара в крови повышает риск развития атеросклероза и тромбоза.
Немодифицируемые
- Возраст: Увеличение возраста увеличивает риск инфаркта миокарда.
- Пол: Мужчины обычно имеют более высокий риск инфаркта миокарда до менопаузы, после которой риск у женщин возрастает.
- Генетическая предрасположенность: Семейная история сердечно-сосудистых заболеваний может увеличить риск развития инфаркта миокарда.
Симптомы

Симптомы инфаркта миокарда могут различаться в зависимости от человека и серьезности состояния. Однако, есть общие признаки и симптомы, на которые следует обратить внимание и которые могут указывать на инфаркт миокарда:
- Боль в груди: Это один из наиболее распространенных симптомов. Боль может чувствоваться как давление, сжатие, тяжесть или жжение в области груди. Она может быть локализована в центре груди или распространяться на шею, челюсть, плечи, спину или живот. У некоторых людей боль может быть легкой, у других — сильной и длительной.
- Ощущение удушья или затруднения дыхания: Некоторые люди могут ощущать, что им трудно дышать или что воздуха не хватает.
- Тошнота и рвота: У некоторых людей инфаркт миокарда может сопровождаться тошнотой, рвотой или неприятным ощущением в желудке.
- Потеря сознания или обморок: В некоторых случаях инфаркт миокарда может вызвать потерю сознания или обморок.
- Боль в руках, спине, животе или шее: Боль может распространяться на другие части тела, кроме груди. Например, боль может быть ощущена в одном или обоих руках, в спине, шее или животе.
- Чувство необычной слабости или усталости: Человек может чувствовать слабость, усталость или общую вялость, которая не обусловлена физической нагрузкой или утомлением.
- Паника или чувство страха: Некоторые люди могут испытывать чувство паники или страха перед возможным сердечным приступом.
Эти симптомы могут проявляться в разной степени и комбинации у разных людей.
Боль
Боль в груди является одним из наиболее характерных и важных симптомов инфаркта миокарда. Она может проявляться в разной форме и интенсивности, включая:
- Давление и дискомфорт: Многие люди описывают боль как ощущение давления, сжатия или дискомфорта в области груди. Это часто ощущается как "груз" на груди.
- Жгучая или острая боль: У некоторых людей боль может быть острая или жгучая, особенно при физической активности или стрессовых ситуациях.
- Тяжесть и напряжение: Боль может чувствоваться как тяжесть или напряжение в груди, которое не уходит даже после отдыха или приема медикаментов.
- Распространение боли: Боль может распространяться на другие части тела, включая шею, челюсть, плечи, спину, руки или живот.
- Длительность: Боль при инфаркте миокарда часто длится более нескольких минут и может не проходить после приема нитроглицерина или других медикаментов для облегчения боли в груди.
«Безболевой» инфаркт миокарда
"Безболевой" инфаркт миокарда, также известный как тихий инфаркт миокарда или инфаркт миокарда без симптомов, — это форма инфаркта миокарда, которая происходит без явных признаков боли в груди, которые обычно ассоциируются с инфарктом миокарда. Вместо этого, инфаркт может проявляться менее характерными симптомами или быть асимптоматическим.
Симптомы безболевого инфаркта могут включать в себя:
- Ощущение дискомфорта или давления в груди: Хотя это может не быть болезненным, но пациент может ощущать необычное давление или дискомфорт в области груди.
- Кратковременная одышка или утомляемость: Человек может испытывать одышку или необъяснимую утомляемость, особенно при физической активности.
- Легкая головокружение или слабость: Люди могут ощущать слабость, головокружение или потерю силы, которые могут быть легкими и кратковременными.
- Непродолжительные эпизоды тошноты или рвоты: В некоторых случаях безболевого инфаркта могут возникать эпизоды тошноты или рвоты, которые не продолжаются длительное время и не вызывают серьезных неудобств.
Эти симптомы могут быть менее выраженными или временными, и могут быть легко приняты за что-то другое, что делает безболевой инфаркт миокарда более трудно распознаваемым и потенциально более опасным.
Первая помощь при инфаркте миокарда
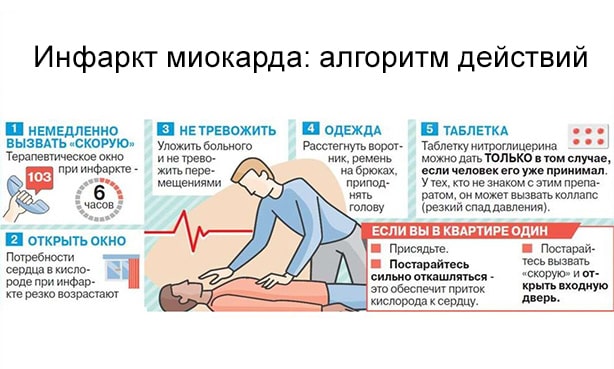
При подозрении на инфаркт миокарда очень важно немедленно предоставить первую помощь, чтобы минимизировать повреждение сердечной мышцы и спасти жизнь пострадавшего. Основные шаги первой помощи при инфаркте миокарда:
- Вызов скорой помощи: Незамедлительно вызовите скорую помощь или попросите кого-то это сделать. Чем быстрее будет предоставлена медицинская помощь, тем лучше.
- Помощь пострадавшему: Уложите пострадавшего в удобное положение, обеспечьте ему доступ к свежему воздуху и облегчите дыхание, если необходимо.
- Успокойте пострадавшего: Попытайтесь успокоить пострадавшего и убедить его, что помощь уже в пути.
- Дайте аспирин: Если у пострадавшего нет противопоказаний к приему аспирина, дайте ему одну таблетку аспирина для жевания (обычно 300 мг). Аспирин может помочь разжижить кровь и уменьшить риск образования тромбов.
- Мониторинг состояния: Внимательно наблюдайте за состоянием пострадавшего и следите за его дыханием и пульсом.
- Не оставляйте пострадавшего одного: Важно оставаться с пострадавшим до прибытия скорой помощи и предоставить медицинский персонал с необходимой информацией о его состоянии и симптомах.
Важно помнить, что при инфаркте миокарда время играет решающую роль, и чем быстрее будет предоставлена медицинская помощь, тем больше шансов на спасение жизни и минимизацию повреждения сердечной мышцы. Не стесняйтесь вызывать скорую помощь даже при наименьшем подозрении на инфаркт миокарда.
Патогенез инфаркта миокарда
Патогенез инфаркта миокарда включает в себя несколько ключевых шагов, начиная с образования тромба в артерии сердца и заканчивая некрозом (гибелью) части сердечной мышцы.
- Образование тромба: Патологические изменения в артерии, такие как атеросклероз или тромбоз, могут привести к частичному или полному блокированию артерии, которая обычно обеспечивает кровь сердечной мышце. Это может быть вызвано ростом тромба (сгустка крови) на поврежденной артериальной стенке или отрывом атеросклеротического бляшки.
- Ишемия (недостаточное кровоснабжение): При блокировке артерии кровь не может достигать сердечной мышцы в достаточном количестве. Это приводит к ишемии - недостаточному поступлению кислорода и питательных веществ к тканям сердца.
- Некроз (гибель тканей): Если кровоснабжение не восстановится в течение короткого времени, часть сердечной мышцы начнет умирать из-за недостатка кислорода. Этот процесс, известный как некроз, является характерным при инфаркте миокарда. Некротические области теряют свою способность сокращаться и нарушают функцию сердца.
- Воспаление и ремоделирование: После инфаркта миокарда начинается воспалительный процесс, включающий миграцию различных типов клеток в область повреждения. Это воспаление способствует очищению мертвой ткани и стимулирует процесс ремоделирования, который направлен на замену некротических областей соединительной тканью.
- Осложнения: Инфаркт миокарда может привести к различным осложнениям, таким как нарушение ритма сердца (аритмии), сердечная недостаточность, образование тромбов, разрыв стенки сердца и другие. Эти осложнения могут быть опасными и требуют медицинского вмешательства.
Понимание патогенеза инфаркта миокарда помогает лучше понять его механизмы развития и возможные подходы к лечению и профилактике этого серьезного состояния.
Классификация и стадии развития инфаркта миокарда
Инфаркт миокарда (ИМ) классифицируется по различным параметрам, включая механизм развития, клинические признаки и морфологические изменения. Вот общепринятая классификация и стадии развития инфаркта миокарда:
1.По механизму развития:
- Тромбоэмболический инфаркт: Развивается из-за блокировки артерии тромбом, образовавшимся на месте разрушения атеросклеротического бляшки или тромбообразования на поврежденной эндотелиальной поверхности артерии.
- Эмболический инфаркт: Образуется в результате отрыва эмбола (обычно тромба) из другого источника, например, из сердца (такого как фибрилляция предсердий) или из больших сосудов (например, тромбы внутрикостные).
- Инфаркт вследствие коронарного спазма: Происходит из-за временного сокращения или сужения коронарной артерии, что приводит к ухудшению кровоснабжения сердечной мышцы.
2.По клиническим признакам:
- ST-подъемный инфаркт миокарда (STEMI): Характеризуется наличием подъема сегмента ST на электрокардиограмме (ЭКГ), что указывает на полное разрушение стенки артерии и полное прекращение кровотока в соответствующем сегменте сердечной мышцы.
- Инфаркт миокарда без подъема сегмента ST (NSTEMI): В этом случае на ЭКГ нет подъема сегмента ST, однако существуют биомаркеры повреждения миокарда, такие как тропонин, что указывает на некроз миокарда.
- Субэндокардиальный инфаркт: Происходит, когда некроз ограничен внутреннему слою сердечной мышцы (эндокарду).
3.По морфологическим изменениям:
- Трансмуральный инфаркт: Повреждение проникает через всю толщину стенки сердца от эндокарда до эпикарда.
- Нетрансмуральный инфаркт: Повреждение ограничено внешнему слою сердечной стенки (эпикарду) или частично проникает в серединный слой.
Стадии развития инфаркта миокарда обычно описываются следующим образом:
- Ишемическая стадия: Начинается с момента, когда происходит прерывание кровотока в артерии сердца. В это время происходит недостаточное поступление кислорода и питательных веществ к тканям сердца, что приводит к ишемии.
- Некротическая стадия: После продолжительной ишемии наступает некроз (гибель) части сердечной мышцы из-за отсутствия кровоснабжения.
- Стадия ремоделирования: Это фаза восстановления, включающая воспаление, очищение мертвой ткани и замену ее соединительной тканью. Этот процесс может занять несколько недель или даже месяцев.
В понимании классификации и стадий развития инфаркта миокарда лежит основа для диагностики, лечения и прогноза этого серьезного состояния.
Осложнения инфаркта миокарда
Инфаркт миокарда (ИМ) может привести к различным осложнениям, некоторые из которых могут быть опасными для жизни.
- Сердечная недостаточность: После инфаркта миокарда сердце может столкнуться с уменьшенной способностью к сокращению и перекачиванию крови, что приводит к развитию сердечной недостаточности.
- Аритмии сердца: Инфаркт миокарда может вызывать нарушения сердечного ритма, такие как фибрилляция предсердий или желудочковая тахикардия. Это может быть опасным, так как неправильные сердечные ритмы могут привести к обморокам или даже к остановке сердца.
- Перикардит: Воспаление оболочки сердца, называемой перикардом, может развиться после инфаркта миокарда, что приводит к болям в груди и усилению при дыхании или глотании.
- Разрыв сердечной стенки: В редких случаях инфаркт миокарда может привести к разрыву стенки сердца, что может привести к кровоизлиянию в перикардиальную полость или в левое или правое желудочки.
- Тромбоэмболические осложнения: Образование тромбов в сердце после инфаркта миокарда может привести к их отрыву и миграции в другие части тела, вызывая инсульты, тромбоз вен и другие осложнения.
- Постинфарктная стенокардия: После инфаркта миокарда у некоторых людей может возникнуть постоянная или периодическая боль в груди из-за остаточной ишемии или рецидивирующего инфаркта.
- Смерть: В случае серьезного инфаркта миокарда или осложнений, связанных с ним, возможно смертельное исход.
Понимание потенциальных осложнений инфаркта миокарда важно для своевременной диагностики и лечения, чтобы минимизировать риск развития серьезных последствий и улучшить прогноз пациента.
Диагностика инфаркта миокарда

Диагностика инфаркта миокарда (ИМ) включает в себя несколько методов и процедур, которые помогают определить наличие инфаркта миокарда, оценить его тяжесть и определить стратегию лечения. Методы диагностики инфаркта миокарда:
- Электрокардиография (ЭКГ): ЭКГ является первым и наиболее распространенным методом диагностики инфаркта миокарда. Она позволяет оценить электрическую активность сердца и выявить характерные изменения, такие как подъем сегмента ST, депрессия сегмента ST или появление новых Q-зубцов, которые указывают на наличие инфаркта миокарда.
- Анализ биомаркеров сердечного повреждения: Кровь обычно анализируют на наличие биомаркеров повреждения миокарда, таких как тропонин или креатинкиназа-MВ (CK-MB). Повышенные уровни этих биомаркеров могут свидетельствовать о некрозе миокарда, характерном для инфаркта миокарда.
- Изображение сердца:
- Эхокардиография: Это ультразвуковое исследование сердца, которое позволяет оценить функцию сердца, наличие дефектов движения стенок и обнаружить изменения, связанные с инфарктом миокарда.
- Компьютерная томография (КТ) сердца: КТ сердца может быть полезна для оценки структуры и функции сердца, а также для выявления аномалий артерий.
- Коронарография: Это процедура, в ходе которой вводится контрастное вещество в коронарные артерии с последующим рентгеновским изображением, что позволяет оценить состояние артерий и выявить блокировки, которые могут быть причиной инфаркта миокарда.
- Магнитно-резонансная томография (МРТ) сердца: МРТ сердца предоставляет подробное изображение структуры и функции сердца, а также может быть использована для оценки тканевых повреждений, связанных с инфарктом миокарда.
- Мониторирование сердечного ритма: Это может включать в себя непрерывное или периодическое мониторирование сердечного ритма с помощью портативного ЭКГ или устройства Holter для выявления аритмий, которые могут быть связаны с инфарктом миокарда.
Диагностика инфаркта миокарда требует комплексного подхода, включающего в себя различные методы обследования и анализа результатов, чтобы точно определить наличие и тяжесть инфаркта миокарда и разработать оптимальный план лечения.
Лечение инфаркта миокарда
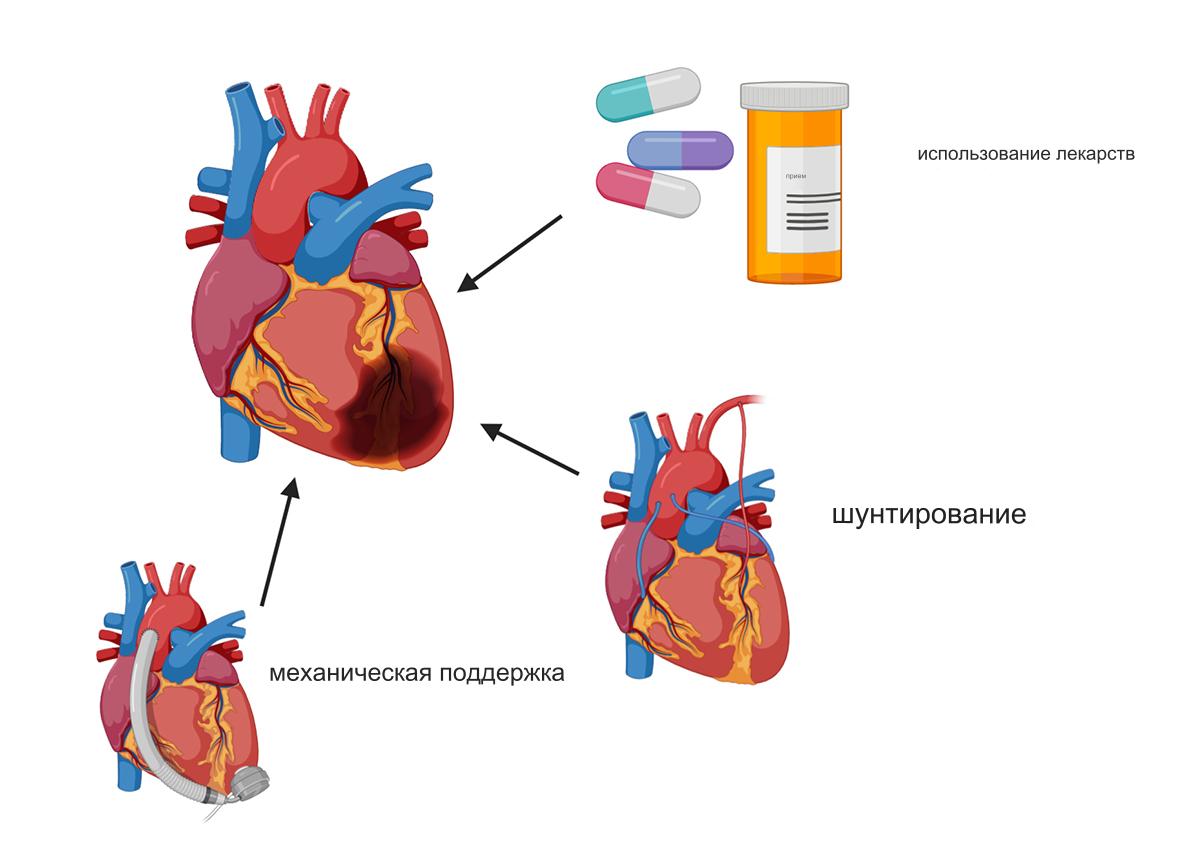
Лечение инфаркта миокарда (ИМ) включает в себя ряд мероприятий, направленных на восстановление кровотока в сердечной мышце, минимизацию повреждений сердечной ткани, предотвращение осложнений и улучшение прогноза пациента.
1.Раннее восстановление кровотока в артерии сердца:
- Тромболитическая терапия: Введение препаратов, направленных на разрушение тромба и восстановление кровотока в артерии сердца.
- Перкутанная коронарная интервенция (ПКИ): Процедура, включающая введение катетера в артерию сердца с последующим расширением суженного сегмента с помощью баллона и, при необходимости, имплантацией стента для восстановления кровотока.
2.Симптоматическое лечение и обеспечение поддерживающей терапии:
- Антикоагулянты и антиагреганты: Препараты, которые помогают предотвратить образование тромбов и улучшить кровоток в артериях.
- Антиаритмические препараты: Применяются для контроля сердечного ритма в случае нарушений его функции.
- Болеутоляющие препараты: Применяются для облегчения боли и дискомфорта.
3.Контроль и поддержание жизненно важных показателей:
- Мониторирование сердечного ритма: Наблюдение за сердечным ритмом с целью выявления и контроля аритмий.
- Контроль артериального давления: Поддержание стабильного артериального давления для обеспечения оптимального кровотока.
4.Лечение осложнений:
- Сердечная недостаточность: Применение медикаментов, таких как ингибиторы ангиотензинпревращающего фермента (ИАПФ) или бета-адреноблокаторов, а также жидкостная терапия для поддержки сердечной функции.
- Аритмии: Применение антиаритмических препаратов, внешнего кардиоверсии или имплантация кардиостимулятора или дефибриллятора.
- Перикардит: Применение противовоспалительных препаратов.
5.Реабилитация и последующее лечение:
- Физическая реабилитация: Включает в себя физическую активность, диету и другие мероприятия для восстановления физической активности и общего здоровья.
- Психологическая поддержка: Помощь пациенту с эмоциональным стрессом и адаптацией к новым условиям жизни после инфаркта миокарда.
Лечение инфаркта миокарда должно быть комплексным и индивидуализированным в зависимости от характеристик пациента, степени тяжести инфаркта и наличия осложнений. Важно начать лечение как можно скорее после появления симптомов и продолжать его под наблюдением специалистов для достижения наилучших результатов и предотвращения рецидивов.
Стентирование
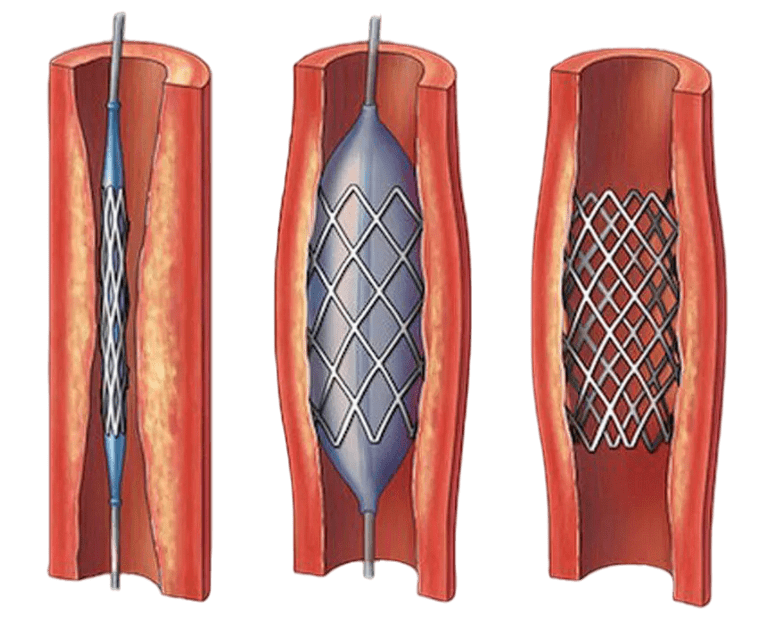
Процедура, при которой в суженную артерию вводится стент для восстановления кровотока.
Ангиопластика
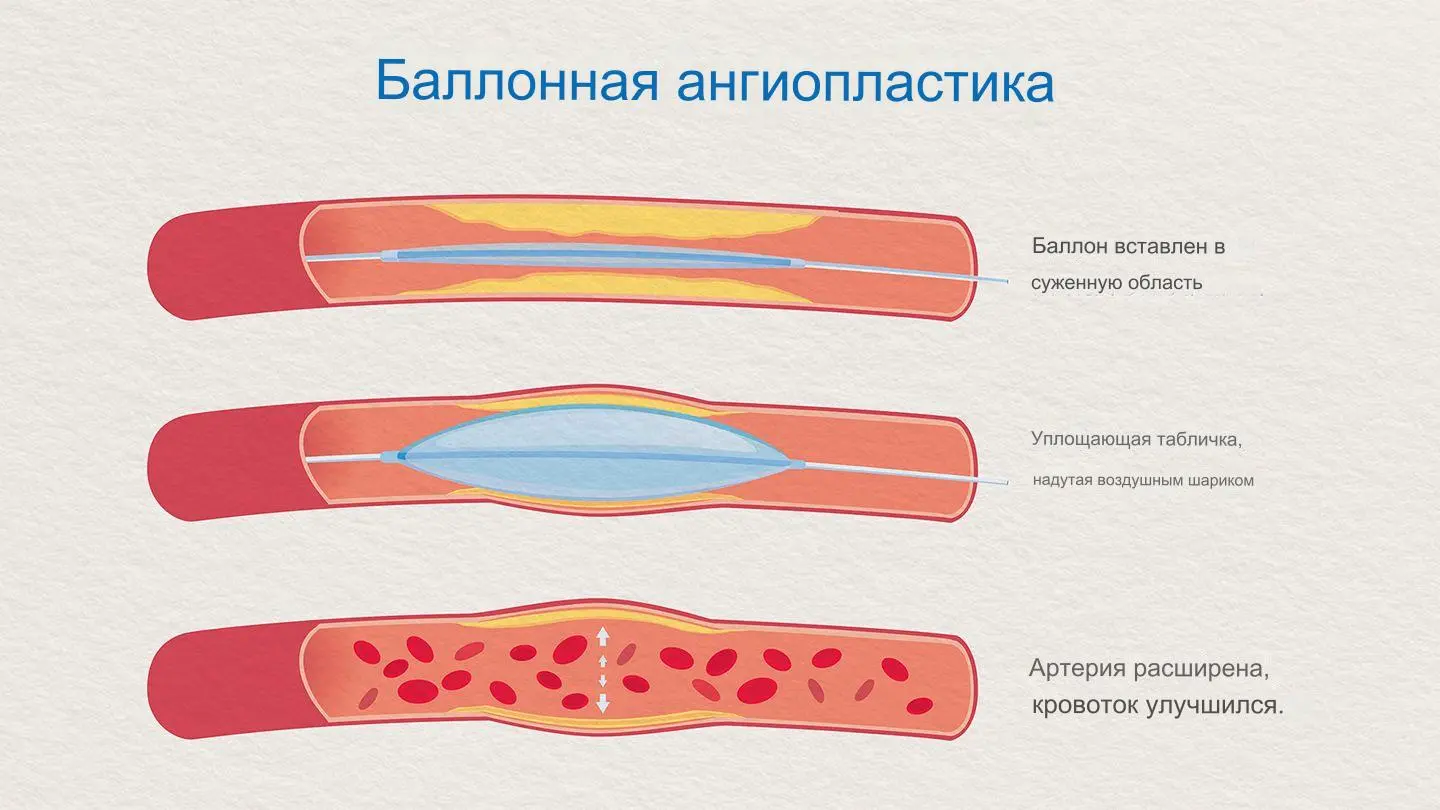
Процедура, направленная на расширение суженной артерии с помощью баллона.
Шунтирование

Хирургическая процедура, при которой создаются обходные пути для крови вокруг суженных артерий.
Реабилитация
Реабилитация после инфаркта миокарда включает в себя программу физической активности, изменение образа жизни, медикаментозную терапию, психологическую поддержку и регулярные медицинские обследования.
Прогноз. Профилактика
Прогноз после инфаркта миокарда зависит от многих факторов, включая тяжесть инфаркта, наличие осложнений и эффективность проведенного лечения. Профилактика включает в себя соблюдение здорового образа жизни, регулярные обследования и соблюдение рекомендаций врача.
Источники
- Окороков А. Н. Лечение болезней внутренних органов: Т 3. Лечение болезней сердца и сосудов. — М.: Мед.лит., 2000.
- Суворов А. В. Клиническая электрокардиография. — Нижний Новгород: Изд-во НМИ, 1993.
- Фомина И. Г. Нарушения сердечного ритма. — М.: Издательский дом «Русский врач», 2003.