Содержание:
Определение болезни
Ишемическая болезнь и её распространённость
Болезнь сердца - причины
Механизм развития
Ишемическая болезнь сердца - симптомы
Симптом внезапной сердечной смерти
Симптомы стенокардии
Симптомы инфаркта миокарда
Патогенез ишемической болезни сердца
Классификация и стадии развития ишемической болезни сердца
Осложнения ишемической болезни сердца
Факторы риска
Немодифицируемые
Модифицируемые
Диагностика ишемической болезни сердца
Лабораторная диагностика
Инструментальная диагностика
Лечение ишемической болезни сердца
Медикаментозное лечение ИБС
Хирургическое лечение ИБС
Прогноз. Профилактика
Профилактика ИБС
Источники
Определение болезни
Ишемическая болезнь является серьезной проблемой современности.
Ишемическая болезнь и её распространённость
В экономически развитых странах ишемическая болезнь сердца (ИБС) очень распространена. По данным Всемирной организации здравоохранения, смертность от заболеваний сердца и сосудов составляет 31 % и является самой частой причиной летальных исходов в мире. В Российской Федерации смертность от заболеваний сердца и сосудов составляет 57 %, из которых на долю ИБС выпадает 29 %.
Ишемической болезнью сердца страдают не только пожилые, но и люди более молодого возраста, например мужчины в возрасте 40 лет. Ишемия миокарда значительно увеличивается с возрастом, именно их частота.
Болезнь сердца - причины
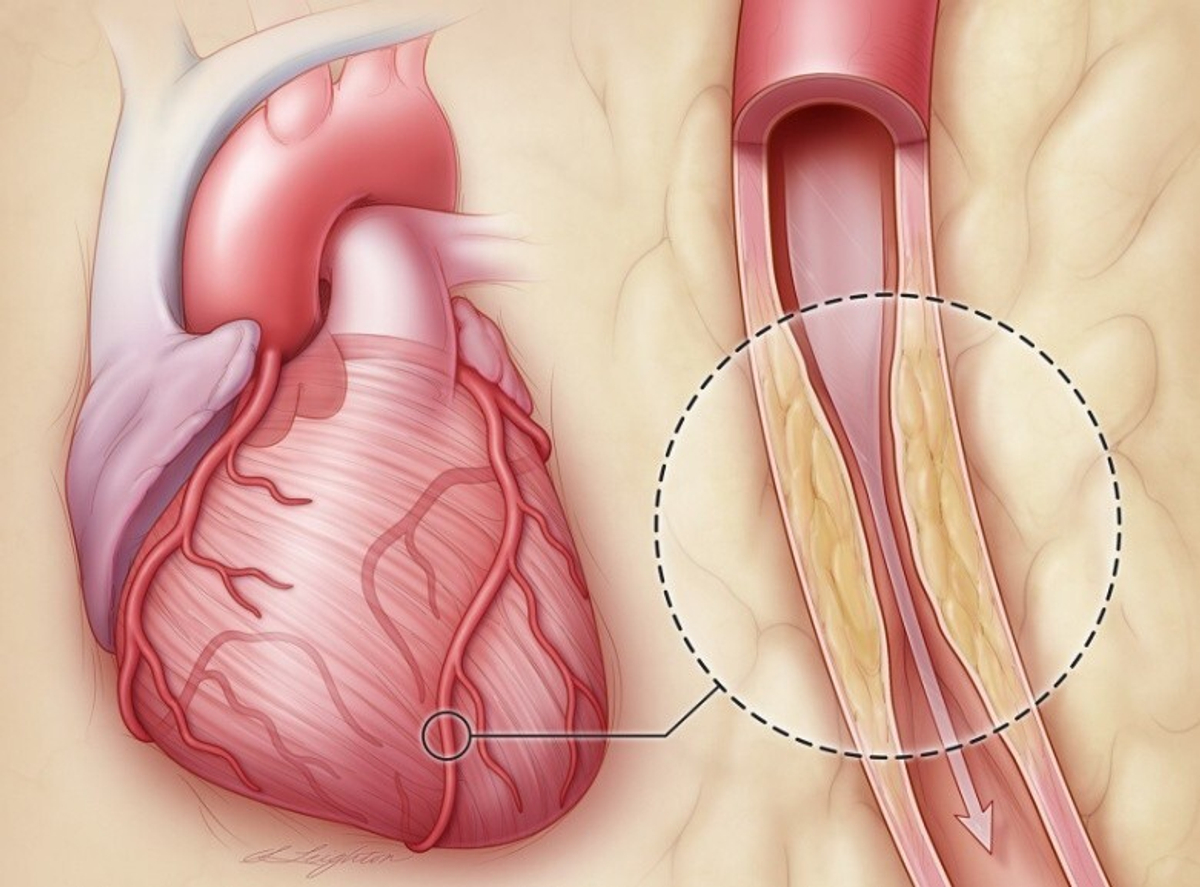
Атеросклероз сердечных (коронарных) артерий, снабжающих миокард кровью, вот первопричина, при которой возникает и развивается ишемия сердца (ИБС).
Специалисты определяют два вида факторов, которые способствуют возникновению данного заболевания:
Изменяемые (модифицируемые), устраняя которые или корректируя их, можно уменьшить риск как возникновения, так и развития этого заболевания. К ним относятся:
- Курение. Следуя статистике, эта зависимость на 50% способна увеличить смертность сердечных заболеваний. Процесс накопительный и зависит от
 возраста. Вредные вещества табачного дыма повышают давление и вызывают тахикардию (учащенное сердцебиение). Усиливается свертывание крови, развивается атеросклероз. Эти процессы приводят к спазму артерий.
возраста. Вредные вещества табачного дыма повышают давление и вызывают тахикардию (учащенное сердцебиение). Усиливается свертывание крови, развивается атеросклероз. Эти процессы приводят к спазму артерий. - Повышенный уровень холестерина. При умеренном его увеличении (5,2-6,7 ммоль/л) ИБС наблюдается в 2 раза чаще. Если же его рост значительный (более 6,7 ммоль/л), риск развития болезни возрастает до 5 раз. Особо опасным является так называемый «плохой» холестерин.
- Артериальная гипертония. Если постоянно наблюдается увеличение давления, то развитие ИБС увеличивается в 3 раза. Опасность прибавляют патологии сердца и почек.
- Сахарный диабет. У диабетиков атеросклероз развивается в среднем на 10 лет раньше, чем у здоровых людей.
- Слабая физическая активность. Люди, ведущие малоактивный образ жизни, заболевают ИБС в 3 раза чаще. А если еще прибавляется избыточный вес, то риск еще больше возрастает.
- Ожирение, лишний вес.
- Излишне калорийное питание, употребление животных жиров.
- Стрессы – депрессия, тревожность, агрессивность, гнев.
Из-за всех этих факторов увеличивается количество сердечных сокращений, повышается артериальное давление, сердечная мышца нуждается в поступлении большего количества кислорода.
Также существуют факторы, которые нельзя изменить. Это:
- Мужской пол.
- Пожилой возраст.
- Генетика.
- Менопауза и постменопаузный период. Развитие ишемии миокарда (ИБС) в организме женщины сдерживают гормоны яичников. Поэтому частота этого заболевания во много раз возрастает при наступлении климакса.
Если факторы носят сочетанный характер, тогда возможность заболеть увеличивается многократно.
Механизм развития
Поначалу недостаток кислорода проявляется только во время повышенной нагрузки, например при беге или быстрой ходьбе с грузом. Появляющиеся при этом боли за грудиной носят название стенокардии напряжения. По мере сужения просвета коронарных артерий и ухудшения метаболизма сердечной мышцы боли начинают появляться при все более низкой нагрузке, а в конце концов и в покое.
Одновременно со стенокардией напряжения может развиваться хроническая сердечная недостаточность, проявляющаяся отеками и одышкой.
При внезапном разрыве бляшки может наступить полное перекрытие просвета артерии, инфаркт миокарда, остановка сердца и смерть. Степень поражения сердечной мышцы при этом зависит от того, в какой артерии или разветвлении произошла закупорка – чем крупнее артерия, тем хуже последствия.
Для того чтобы, развился инфаркт миокарда, просвет артерии должен уменьшиться не менее чем на 75%. Чем медленнее и постепеннее это происходит, тем сердцу легче приспособиться. Резкая закупорка наиболее опасна и часто ведет к смерти.
Ишемическая болезнь сердца - симптомы
Патология протекает волнообразно. Нормальное самочувствие сменяется обострением. Следует отметить, что примерно треть больных наличие заболевания вовсе не ощущают. Его прогрессирование зачастую развивается десятилетиями. За это время будут изменяться формы патологии и симптомы.
Общие проявления:
- тяжесть в груди,
- жгучая, удушающая загрудинная боль или болезненность в области сердца, нижней челюсти, руке или спине,
- учащенное сердцебиение или перебои в нем,
- одышка,
- чрезмерная потливость,
- тошнота,
- слабость, головокружение, помутнение сознания.
Симптом внезапной сердечной смерти
При внезапной сердечной (коронарной) смерти приблизительно через три минуты после остановки кровообращения в клетках коры головного мозга происходят необратимые изменения, поэтому необходима незамедлительная диагностика и оказание неотложной помощи. Причина этого состояния заключается во внезапной фибрилляции желудочков — сбое сердечного ритма, который характеризуется хаотичным сокращением мышцы сердца с высокой частотой.
Через 3-4 секунды после наступления фибрилляции появляются головокружение и слабость. Через 15-20 секунд человек теряет сознание. Через 40 секунд развиваются характерные судороги — однократное тоническое сокращение скелетных мышц. В это же время, то есть через 40-45 секунд, начинают расширяться зрачки и достигают максимального размера через 1,5 минуты. Максимально расширенные зрачки указывают на то, что прошла половина времени, в течение которого клетки головного мозга ещё возможно восстановить. Дыхание сначала шумное и частое, затем постепенно урежается. На второй минуте внезапной сердечной смерти дыхание прекращается.
Симптомы стенокардии
При стенокардии, которая является одной из наиболее частых клинических форм ИБС, возникают приступообразные боли или ощущение дискомфорта в области сердца. Это происходит из-за недостаточного кровоснабжения сердечной мышцы (ишемии), которая связана с уменьшением притока крови, но без развития некроза (омертвения) сердечной мышцы.
Чаще всего боли носят сжимающий и давящий характер и возникают приступообразно. Наиболее типична локализация боли за грудиной. В большинстве случаев боль появляется внутри грудной клетки, в области верхней части грудины, а затем распространяется на всю область сердца.
Реже боль начинается слева, около грудины, возможна её локализация в области эпигастрия. Боли часто сопровождаются тягостными ощущениями, чувством приближающейся смерти, "сердечной тоски", иногда тошнотой и даже рвотой.
Для стенокардии характерна иррадиация (распространение) боли в левое плечо или левую руку (кисть, левый мизинец), левую лопатку, в шейную область, нижнюю челюсть и зубы, редко — в правое плечо, правую лопатку и даже в поясничную область.
Нужно отметить, что в некоторых случаях боль при стенокардии может локализоваться не за грудиной, а в нетипичном месте, например только в местах иррадиации или в правой половине грудной клетки.
Боль при стенокардии достаточно интенсивна, но у каждого пациента её сила различна, что объясняется порогом болевой чувствительности. Существуют также безболевые формы болезни сердца.
Факторы, вызывающие приступ стенокардии. Основными факторами, вызывающими болевые приступы, являются физическая и эмоциональная нагрузка, повышение артериального давления и тахикардия (независимо от причины её возникновения).
Основным клиническим симптомом спастической стенокрадии является внезапно возникающий в состоянии покоя, вне связи с физической нагрузкой или подъёмом артериального давления, приступ интенсивной боли в области сердца. Эта боль имеет, как правило, типичную загрудинную локализацию и распространение и продолжается 10-20 минут. Характерной особенностью является появление приступов болей в промежутке времени от полуночи до 8 часов утра, нередко в 3-4 часа ночи. Приступы стенокардии иногда становятся цикличными, в виде серий атак из 2-5 приступов, следующих один за другим с интервалами от 2-15 до 30-60 минут. Приступы стенокардии бывают одиночными, но могут возникать регулярно: один раз в сутки, один раз в неделю или месяц.
Симптомы инфаркта миокарда
Самый характерный симптом инфаркта миокарда — боль. У большинства пациентов боли в области сердца являются чрезвычайно интенсивными. Больные характеризуют их как сильные, давящие, сжимающие. Многие больные отмечают интенсивные жгучие или острые "кинжальные" боли. В типичных случаях у большинства больных боль локализуется в загрудинной области, однако довольно часто захватывает зону слева от грудины или даже всю поверхность грудной клетки. Боль всегда продолжается несколько десятков минут. Во время болевого приступа пациенты испытывают чувство страха смерти, обречённости, тоски, бывают беспокойны и возбуждены.
Патогенез ишемической болезни сердца
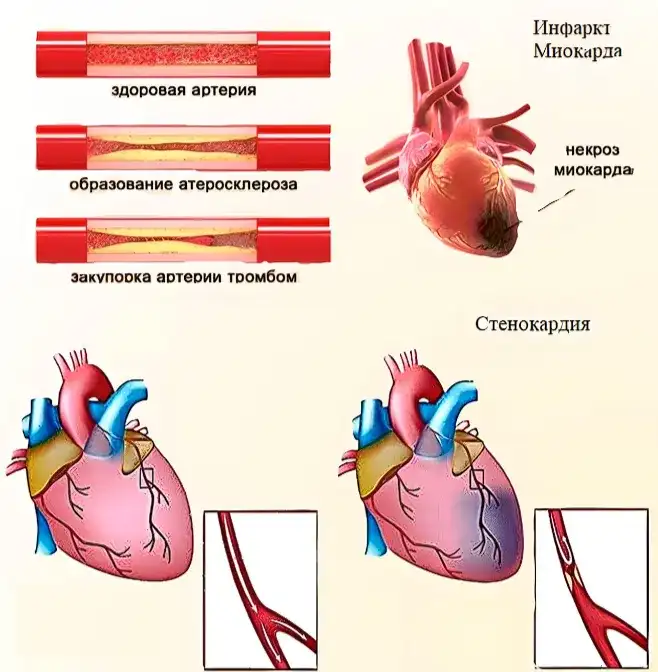
Главным фактором является сужение артерий или их закупорка. Причина этому - бляшки атеросклеротические или же тромбы. При этом заболевании сердечная мышца страдает от недостатка крови, и как следствие - кислорода.
Стенокардия или «грудная жаба» — наиболее распространенная форма ИБС. Выделяют следующие ее типы.
- Стенокардия, возникающая из-за увеличенной потребности миокарда в кислороде. Она может вызываться:
- Повышенным выделением гормона адреналина, физическими усилиями, которые ведут к учащенному сердцебиению (тахикардии);
- Употреблением продуктов, которые способствуют повышенному газообразованию, перееданием;
- Половым актом, который сопровождается физическим и эмоциональным напряжением;
- Повышением температуры, тиреотоксикозом, расстройствами и волнениями, физическими нагрузками;
- Вдыханием холодного воздуха, морозом. - Стенокардия, развивающаяся из-за непродолжительного недостатка кислорода в сердечной мышце. В данной ситуации на суженую из-за бляшки артерию «наслаивается» спазм, в результате которого коронарный кровоток ухудшается. Причинами такого спазма могут послужить как артериальное давление, так и холод или стресс.
- Смешанная стенокардия (наиболее распространенная). В чем причина ее происхождения? В данной ситуации увеличивается потребность миокарда в кислороде и одновременно в сердечных артериях снижается кровоток. В итоге сердечная мышца недостаточно обеспечивается кислородом.
Независимо от вида стенокардии, нарушение обменных веществ всегда носит однотипный характер – это снижение ее сократительной функции. Сначала при расслаблении миокарда, потом при сокращении.
Классификация и стадии развития ишемической болезни сердца
 Кардиологи придерживаются следующей систематизации ишемической болезни.
Кардиологи придерживаются следующей систематизации ишемической болезни.
- Внезапная коронарная смерть. Это мгновенная смерть при свидетелях, а также не позднее шести часов после приступа. Она может быть со смертельным исходом или реанимацией больного.
- Стенокардия. Патологическое состояние, характеризующееся дискомфортом и давящей болью в груди.
- Безболевая форма. Нарушение кровоснабжения миокарда происходит без стенокардии и обнаруживается при инструментальном исследовании.
- Инфаркт миокарда. Омертвение сердечной мышцы, причиной которой стала внезапно возникшая недостаточность кровотока.
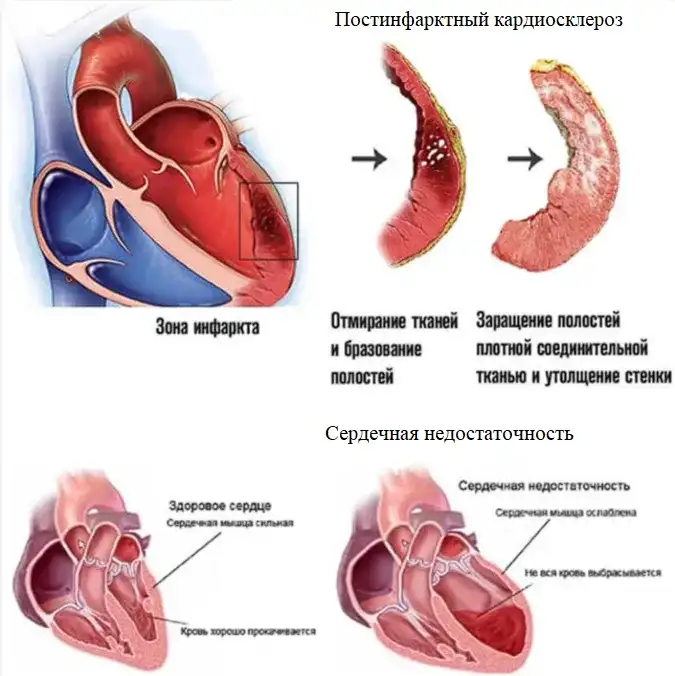
- Постинфарктный кардиосклероз. После перенесенной болезни (инфаркта) погибшие участки сердечной мышцы (миокардиальные волокна) замещаются соединительной тканью. Эта патология является самой угрожающей.
- Нарушения сердечного ритма и проводимости. Последовательность сокращений сердца, его частота и ритмичность нарушаются. Оно может биться быстрее, медленнее или просто неритмично.
- Сердечная недостаточность. Патология, при которой нарушается способность сердца к перекачиванию крови.
Осложнения ишемической болезни сердца
С развитием этих патологий в сердечной мышце появляются нарушения, являющиеся причинами осложнений этого заболевания.
- Нарушаются функции миокарда;
- Развивается кардиосклероз, из-за которого клетки миокарда сокращаются. Их замещает соединительная ткань;
- В клетках миокарда нарушается энергетический обмен;
- Нарушается сократимость левого сердечного желудочка.
Патологические изменения способствуют ухудшению коронарного кровообращения и появлению сердечной недостаточности. Способность миокарда сокращаться ослабевает. Сердце не может полностью обеспечивать потребность организм в перекачивании крови. Больной ощущает постоянную слабость, он быстро утомляется. Возрастает риск летального исхода.
Факторы риска
Ишемическая болезнь сердца имеет ряд чётко определённых факторов риска:
Немодифицируемые
— мужской пол;
— возраст;
— отягощенный семейный анамнез по сердечно-сосудистым заболеваниям (подтвержденный диагноз инфаркта миокарда или ишемического инсульта у родственников первой линии, у женщин — до 65 лет, у мужчин — до 55 лет).
Модифицируемые
— дислипопротеидемия;
— артериальная гипертония;
— сахарный диабет;
— курение;
— низкая физическая активность;
— ожирение;
— стресс, тревога.
Диагностика ишемической болезни сердца
Очень важно, чтобы диагностика этого заболевания была ранней и современной.
Для диагностики ишемической болезни сердца в первую очередь важны жалобы пациента,так как ИБС - это в первую очередь клинический диагноз. Специалисты, чтобы установить правильный диагноз пациента, проводят ряд инструментальных, а также лабораторных исследований.
Лабораторные:
- общий анализ крови (возможен лейкоцитоз; снижение гемоглобина при несосудистых причинах болей)
- биохимический анализ крови (повышенный ХС и ЛПНП, пониженный уровень ЛПВП, увеличение показателей глюкозы).
Инструментальная диагностика
Инвазивные
- коронарография (рентгенологическое исследование сосудов с помощью контрастного вещества, часто сочетается с хирургическим методом лечения ИБС - стентированием),
- внутрисосудистое ультразвуковое исследование (визуализация атеросклеротических бляшек в коронарных сосудах, используется крайне редко ввиду малой доступности техники),
- чреспищеводная электростимуляция (для диагностики скрытой коронарной недостаточности при невозможности использования неинвазивных методов обследования).
Эти процедуры проводятся только в стационаре.
Неинвазивные
- ЭКГ (изменения ишемического характера)
- суточное мониторирование ЭКГ по Холтеру
- ЭКГ с физической нагрузкой (велоэргометрия или тредмил-тест на беговой дорожке)
- ЭХО-КГ (эхокардиография) в покое
- ЭХО-КГ с фармакологической или физической нагрузкой
- радионуклидные методы (вещество распределяется в ткани миокарда и четко визуализирует участки с недостаточным поступлением крови)
- МРТ сердца (при проблемах визуализации с помощью ЭХО-КГ).
Лечение ишемической болезни сердца
Лечение ИБС при стабильной стенокардии включает антиангинальные средства, антиагреганты, разжижающие кровь, коррекцию уровня холестерина, психофармакологические воздействия, хирургическое лечение, санаторно-курортное лечение, устранение факторов риска, физические тренировки, изменение образа жизни.
- Больше двигаться. Это должно стать нормой жизни. Необходимо чаще ходить, плавать, заниматься на тренажерах. Вопросы интенсивности нагрузок согласуются с лечащим врачом.
- Соблюдать диету. Увеличить прием зерновых, зелени, овощей и фруктов, рыбы. От соленой и жареной пищи желательно отказаться полностью.
- Придерживаться питьевого режима. Чтобы снизить нагрузку на сердце рекомендуется употреблять не более 1,2 литров в день.
- Быть спокойным. Избегать любых нервных напряжений и стрессов.
- Стабилизировать артериальное давление, преимущественно за счет комбинированной медикаментозной терапии. Также зачастую в комплекс включают и физиотерапию.
Медикаментозное лечение ИБС
Поскольку только соблюдение здоровых привычек недостаточно, назначают медикаментозную терапию. Она включает прием следующих лекарственных препаратов:
- Антиагреганты. Способствуют понижению вязкости крови, ее разжижению. Благодаря приему этих препаратов сердцу намного легче перекачивать кровь.
- Бета-блокаторы. Снимают сердечную боль, уменьшают частоту сердечных сокращений, расширяют просвет сосудов.
- Антагонисты кальция. Приостанавливают, ограждают попадание в сосуды и в мышечную ткань сердца минерала кальция. Снижают сердцебиение.
- Препараты, снижающие холестерин. Убирают жировые бляшки, которые сужают сосуды и в любое время могут оторваться
- Ингибиторы ангиотензинпревращающего фермента. Эти средства снижают артериальное давление.
Для купирования приступов стенокардии проводится симптоматическое лечение, подразумевающее прием нитратов. Наиболее известным препаратом данной категории является нитроглицерин. Он применяется в качестве временной меры, улучшающей состояние пациента, но не влияет на течение
Хирургическое лечение ИБС
Определенную роль сегодня играет и хирургическое лечение ишемической болезни сердца. Для этого используются методы реваскуляризации (восстановления кровотока) миокарда. К ним относятся:
- коронарное шунтирование - сложная операция на сердечных сосудах с целью обхода места сужения с помощью сосудистых протезов.
- чрескожное вмешательство - стентирование (восстановление просвета сосуда с помощью постановки стента или каркаса внутри сосуда).
Прогноз. Профилактика
Больной должен твердо уяснить, что полностью избавиться от этого диагноза невозможно. И лечиться ему придется всю дальнейшую жизнь. Но, благодаря современным методам, он сможет улучшить качество жизни и свести к минимуму патогенные факторы ИБС.
Для этого он должен:
- Отказаться от курения. Никотин и различные смолы ухудшают состояние сосудов.
- Отказаться от спиртного. Допустимая суточная доза спирта для женщин – 20 г, для мужчин – 30 г.
- Избегать стрессов. Для этого рекомендуется освоение методик, способствующих психологической разгрузке.
- Контролировать вес, больше двигаться. Необходимо встать на лыжи, заняться бегом, много ходить, посещать бассейн, ездить на велосипеде.
- Следить за артериальным давлением. Больной должен знать свои возрастные нормы, вести ежедневные записи давления при отклонении.
Контролировать уровень холестерина, правильно питаться. В основе питания должны присутствовать продукты, в которых находится огромное количество клетчатки.
Профилактика ИБС
До 90% сердечно-сосудистых заболеваний можно предотвратить, если избежать установленных факторов риска. Профилактика включает в себя адекватные физические упражнения, снижение ожирения, лечение высокого кровяного давления, здоровое питание, снижение уровня холестерина и прекращение курения. Лекарства и физические упражнения примерно одинаково эффективны. Высокий уровень физической активности снижает вероятность ишемической болезни сердца примерно на 25%.
При сахарном диабете жёсткий контроль сахара в крови уменьшает сердечный риск и другие проблемы, такие как почечная недостаточность и слепота.
Всемирная организация здравоохранения (ВОЗ) рекомендует "низкое или умеренное употребление алкоголя" для снижения вероятности развития ишемической болезни сердца, в то время как злоупотребление является для сердца очень опасным.
Источники
- Головина А.Е., Андреева А.Е., Бондарева Е.В., Сайганов С.А., Берштейн Л.Л. Диагностика и тактика ведения пациентов со стабильной ишемической болезнью сердца на современном этапе. Клиническая медицина, журнал. 2015; (93) 6. С. 18-25.
- Корок Е.В., Сумин А.Н. Актуальные вопросы диагностики ИБС в материалах Российского конгресса кардиологов (г. Екатеринбург, 20-23 сентября 2016). Комплексные проблемы сердечно-сосудистых заболеваний, журнал. . С. 131-140.
- Клинические рекомендации, утвержденные Обществом специалистов по неотложной кардиологии и профильной комиссией по кардиологии «Диагностика и лечение хронической ишемической болезни сердца» – Москва 2013 – 69 с.
- Гиляревский С. Р. Роль противоишемических препаратов в эпоху реваскуляризации мокарда. — М., 2010. — С. 29.